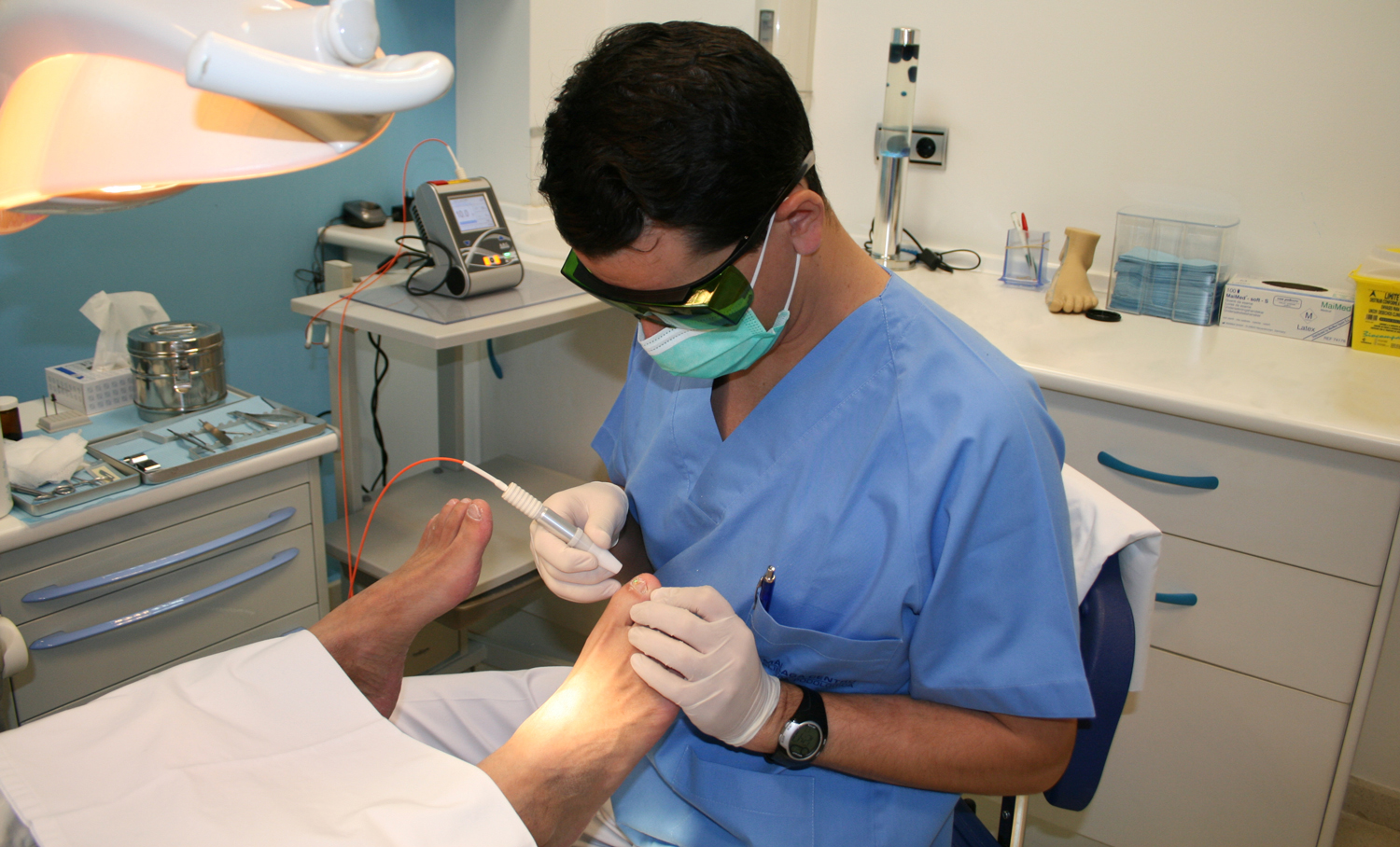
Láser para los Hongos
¿Hongos en las uñas? Diga adiós a los hongos desde sólo 3 sesiones.
Solucione el problema de sus uñas con los tratamientos láser para los hongos en las uñas de su podólogo en Málaga. Acuda a consulta una vez al mes y luzca unas uñas sanas mediante un tratamiento cómodo, eficaz y prácticamente indoloro.
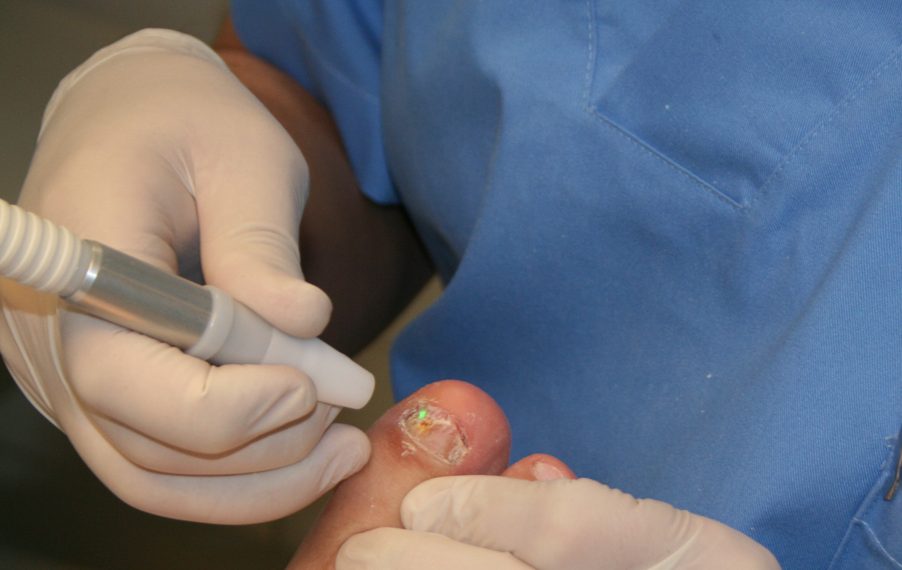
Un tratamiento eficaz y cómodo
En el año 2013 fuimos uno de los centros pioneros en la aplicación de este tipo de tratamientos en España. Con el paso de los años se han ido popularizando entre la población general debido a los buenos resultados obtenidos y a su comodidad de aplicación.
Si bien no se trata de ninguna panacea y a día de hoy podemos afirmar que hay casos que no tienen solución, los tratamientos láser para los hongos de Clínica Podológica Málaga Centro se han convertido en el tratamiento de elección por la mayoría de nuestros pacientes por tratarse de una técnica segura, cómoda, indolora y eficaz.
El tratamiento para los hongos se inicia con una valoración y un correcto diagnóstico de la enfermedad, para ello es imprescindible realizar una prueba de laboratorio que confirme la infección (cultivo micológico de uñas, microscopía, PCR o test inmunocromatográfico para la detección de dermatofitos) y en el caso de que resulte positivo, con tan sólo una visita cada 4 semanas a tu podólogo en Málaga y a partir de 3 meses de tratamiento puedes decirle adiós a esta tediosa enfermedad.
¿Qué son los Hongos?
Los hongos son unos microorganismos vivos de suelen vivir en superficies húmedas y de los cuales se conocen más de 100.000 especies distintas. Aunque se suelen clasificar dentro del reino vegetal, actúan de manera totalmente diferente y tienen que buscar sustento en otras fuentes, de ahí que se dicen que son seres saprofitos (viven a expensas de su huésped). Muchos hongos son útiles para nuestro organismo, pero otros como las levaduras y los mohos pueden proliferar de manera descontrolada y ocasionar enfermedades.
Factores Condicionantes
• Climatología cálida y húmeda son factores que favorecen la reproducción del hongo.
• Si existen alteraciones en la flora bacteriana del organismo (como puede ocurrir después de determinados tratamientos antibióticos), proliferan estos microorganismos con mayor facilidad. Esta misma situación ocurre ante tratamientos que alteran el funcionamiento del sistema inmunológico y de las enfermedades que lo dañan (el síndrome de inmunodeficiencia adquirida (SIDA), por ejemplo).
• Una higiene deficiente así como el exceso de sudoración (hiperhidrosis) hacen posible el crecimiento descontrolado de los hongos.
Onicomiosis en los pies u hongos en las uñas de los pies
Se trata de una enfermedad progresiva que normalmente cursa con deformación, engrosamiento y cambios en la coloración de las uñas. En cambio, la presencia de estos síntomas no siempre es indicativo de la presencia de esta enfermedad.
Otras situaciones que pueden presentar síntomas similares y cambiar el aspecto de las uñas son las presencia de enfermedad psoriásica, alteraciones circulatorias, pie diabético, la ingesta de determinados medicamentos y/o alteraciones biomecánicas que cursen con el roce de la uña y/o microtraumatismos de repetición.
La infección comienza con una mancha blanca o amarilla que a medida que se extiende puede hacer que la uña se decolore, aumente de espesor, se desmoronen los bordes, se separen las capas subyacentes, se acumule detritus (tejido muerto) entre la uña y el lecho y adquieran un aspecto y olor que pueden llegar a resultar muy desagradables.
Normalmente no suelen resultar dolorosas, aunque en ocasiones, debido a la hipertrofia que se produce y al roce continuo con la puntera del calzado, pueden llegar a aparecer molestias, incluso problemas de onicocriptosis (uña encarnada).
En más del 90 % de los casos, los causantes de la infección son los llamados dermatofitos (Trichophyton rubrum, Trichophyton mentagrophytes, Epidermophyton floccosum, y menos frecuentemente Mycrosporum spp) y el 10% restante están ocasionados por levaduras (Cándidas) y por hongos filamentosos no dermatofitos (mohos).
Tipos de Onicomiosis
• Onicomicosis distal y lateral subungueal (ODLS).
• Onicomicosis blanca superficial (OBS).
• Onicomicosis blanca subungueal proximal (OBSP).
• Onicomicosis distrófica total (ODT).
• Onicomicosis negra superficial (ONS). (no es muy aceptada según algunos autores)
Factores de Riesgo
• Trabajar en ambiente húmedo o mojado.
• Caminar descalzo en piscinas y ambientes húmedos donde exista riesgo de contagio (duchas públicas, gimnasios…).
• Padecer psoriasis o cualquier otra lesión que afecte a la uña.
• Padecer problemas circulatorios o inmunológicos.
• Padecer juanetes (HAV), hallux extensus, dedos en garra o cualquier otro trastorno en la alineación de los dedos.
• Aumento en el grosor de la lámina ungueal y enlentecimiento en el crecimiento como consecuencia del envejecimiento de las personas.
• Practicar deportes donde se produzcan impactos en las uñas tales como correr, senderismo, step, spinning…
• Tener pie de atleta u otras dermatomicosis (infección por hongos en la piel).Trabajar en ambiente húmedo o mojado.
• Utilizar calzado poco transpirable.
Sintomatología
Es muy variada en función al tipo de infección que presente, en cambio hay unos síntomas que pueden resultar muy representativos de la presencia de infección tales como:
• Engrosamiento y/o deformación de la lámina ungueal.
• Fragilidad de la lámina, así como volverse más quebradiza.
• Pérdida de brillo y/o aparición de manchas en la uña.
• Coloración más oscura, ocasionada por la acumulación de detritus y restos de otras sustancias.
• Olor intenso y característico de este tipo de infecciones.
Diagnóstico
La inspección ocular de la lámina en busca de los síntomas diferenciales ha sido tradicionalmente el método más utilizado, pero su fiabilidad es más que cuestionada. Normalmente se utilizan la microscopía y el cultivo micológico para su diagnóstico correcto. La primera consiste en analizar a través del microscopio la presencia o ausencia de posibles agentes patógenos previa digestión con hidróxido potásico (KOH) al 20-30%. Esta prueba permite un diagnóstico inmediato de onicomicosis, así como distinguir entre dermatofitos y levaduras, pero no nos permite identificar cuál es exactamente el agente causante. En el cultivo micológico buscamos observar la forma en que crecen los hongos para poder concretar cuál es el agente patógeno con exactitud. Para ello debemos sembrar parte de la muestra en un medio de cultivo específico y esperar a que crezcan, situación que habitualmente requiere un periodo mínimo de 3 semanas.
Previo a la toma de la muestra, debemos respetar un periodo de reposo mínimo de 15 días sin aplicarnos ningún tratamiento en crema, un mes si el tratamiento lo utilizábamos en forma de laca o barniz y de uno a tres meses si estamos siendo tratados mediante pastillas. La toma de la muestra consiste en extraer parte de la uña en su zona lesionada, escamas de la lámina y restos del detritus (restos de sustancias que se acumulan entre la lámina y el lecho), aplicarlos sobre un medio de transporte y enviarlos al laboratorio para su análisis. Este procedimiento no resulta doloroso y se recomienda que el paciente no se corte las uñas en los 10 días previos a la toma de la muestra.
Otros tests también utilizados en el diagnóstico de los hongos en las uñas son el “test inmunocromatográco para la detección de dermatofitos” y la PCR.
Tratamientos
Los hongos en las uñas de los pies resultan bastante difíciles de tratar, además debido a que normalmente se elimina la infección, pero no los factores de riesgo, suele presentar una elevada recurrencia.
Cremas, lociones y barnices antimicóticos: Es el método más comúnmente utilizado. Suelen ser inofensivas para el organismo y consisten en la aplicación periódica de cremas, lociones o barnices para intentar erradicar la infección. Dentro de este grupo encontramos las que le receta su profesional sanitario de referencia (podólogo, médico de cabecera o dermatólogo) y las que adquiere libremente en las farmacias, obteniendo mejores resultados con el primer grupo de medicamentos. La frecuencia de aplicación variará en función al medicamento prescrito y oscilará entre una aplicación diaria hasta una aplicación semanal, y su precio es muy variable. La duración del tratamiento mínima debe ser desde 3-6 meses para infecciones muy leves, hasta más de 12 meses para casos más severos. Gozan de muy mala fama por sus pobres resultados, pero realmente no son debidos a la falta de eficacia del principio activo, sino a la poca constancia y a la aplicación indebida por parte de los pacientes. Otro gran inconveniente es que en la mayoría de las ocasiones los pacientes inician el tratamiento sin tener un diagnóstico certero con pruebas de laboratorio, y esto hace que tratemos como micosis enfermedades que realmente no lo son (aunque clínicamente presenten una sintomatología similar).
Antifúngicos sistémicos: Consisten en la administración de pastillas para terminar con la infección. Con mejores resultados que el grupo anterior, no tienen muy buena aceptación entre los pacientes por los efectos nocivos que presentan sobre las estructuras hepáticas. Es recomendable realizar además de las pruebas de laboratorio para confirmar el diagnóstico de hongos en las uñas, una analítica de sangre para comprobar el correcto funcionamiento del hígado. Si todo está correcto se le podrán prescribir estos fármacos sin problemas, y recomendamos repetir la analítica al finalizar el tratamiento para asegurarnos de que su hígado sigue en buenas condiciones.
Láser para los hongos en las uñas: es el método más novedoso hasta la fecha. Consiste en la aplicación de un haz de luz láser para erradicar la infección. Aplicando este tipo de energía, es necesario alcanzar una temperatura de 44-46º C en el lecho de la uña y mantenerla para conseguir la destrucción del hongo. En ocasiones y en función al tipo de infección, puede estar indicada la utilización de terapia láser en combinación con otras terapias para obtener mejores resultados.
Remedios caseros: Suelen ser transmitidos a través de la sabiduría popular y carecen de evidencia científica. El único aval referente a sus resultados es que la persona que nos lo cuenta o alguien cercano a ella, ha tenido esta experiencia con buenos resultados. Los más comunes son sumergir el pie en vinagre, hipoclorito sódico (lejía), aplicación de sustancias tales como limón, aceite del árbol del té, cerveza o algunos tipos de colutorios bucales.
Prevención
Al igual que la mejor defensa es un buen ataque, en el caso de las infecciones el mejor tratamiento las los hongos en las uñas de los pies es el encaminado a prevenir su aparición. Para ello podemos utilizar algunos buenos hábitos:
• Mantener las uñas cortas limpias y secas
• Revisar y recortar sus uñas periódicamente, limando las zonas más gruesas.
• Secar muy bien sus pies incluyendo el espacio entre los dedos.
• Usar calcetines apropiados, preferiblemente de algodón o sintéticos pero que absorban la humedad de sus pies y los mantenga secos. Debe cambiarlos siempre que se humedezcan.
• No recorte la piel alrededor de las uñas de los pies, esto puede dar libre entrada a hongos y bacterias.
• No camine descalzo en lugares públicos, use chanclas en las piscinas, duchas y vestuarios.
• Exija siempre material esterilizado y empaquetado de manera individual cuando acuda a su podólogo o si recurre a su esteticién al realizarle una pedicura.
• Lávese las manos después de tratar una uña infectada por hongos .
Ventajas del tratamiento Láser
• Seguro.
• Indoloro.
• Cómodo.
• Eficaz.
• Indicado para casi todo tipo de hongos.
• Sin efectos secundarios.
• Reincorporación a la vida diaria al finalizar la sesión.

Queremos darte la mejor Atención
AvantMed – Clínica Podológica Málaga Centro
CIF: B93645083
Miembro del Colegio Profesional de Podólogos de Andalucía y de la Sociedad Española de Cirugía Podológica.
Establecimiento sanitario registrado en la Consejería de Salud de la Junta de Andalucía
con Número de Instalación de Centro Autorizado (N.I.C.A.) 30861.


"AVANTMED SOL S.L. (AvantMed) ha recibido una ayuda de la Unión Europea con cargo al Programa Operativo FEDER de Andalucía 2014-2020, financiada como parte de la respuesta de la Unión a la pandemia de COVID-19 (REACT-UE), para compensar el sobrecoste energético de gas natural y/o electricidad a pymes y autónomos especialmente afectados por el incremento de los precios del gas natural y la electricidad provocados por el impacto de la guerra de agresión de Rusia contra Ucrania."